APC-Resistenz
 Medizinische Expertise: Dr. med. Nonnenmacher
Medizinische Expertise: Dr. med. NonnenmacherQualitätssicherung: Dipl.-Biol. Elke Löbel, Dr. rer nat. Frank Meyer
Letzte Aktualisierung am: 10. Januar 2023Dieser Artikel wurde unter Maßgabe medizinischer Fachliteratur und wissenschaftlicher Quellen geprüft.
Sie sind hier: Startseite Krankheiten APC-Resistenz
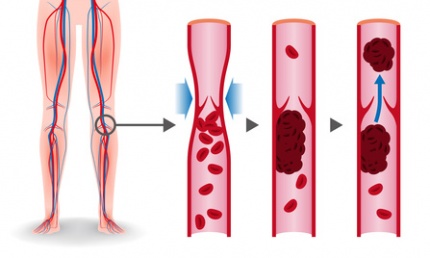
Als APC-Resistenz beschreibt man eine Reihe an Erkrankungen der Blutgerinnung. Patienten haben dabei ein erhöhtes Risiko an Thrombosen zu erkranken (Thrombophilie). Meistens ist hierfür ein genetisch bedingter Defekt des Faktor V die Ursache, auch als Faktor-V-Leiden bezeichnet. Das aktivierte Protein C (APC) kann den Faktor V bei dieser Erkrankung nicht spalten, eine verstärkte Gerinnung ist die Folge.
Inhaltsverzeichnis |
Was ist eine APC-Resistenz?
Die APC-Resistenz bezeichnet einen meist angeborenen Widerstand der Gerinnungsfaktoren V oder VIII gegenüber das aktivierte Protein C (APC), welches diese Faktoren in der Regel abbaut. Gerinnungsfaktoren sind in der Leber synthetisierte Eiweiße, die für die plasmatische Gerinnung oder auch sekundäre Hämostase zuständig sind. Dabei kommt es zur kaskadenartige Aktivierung einzelner Faktoren, die schließlich den Stillstand einer Blutung herbeiführen. Eine zentrale Rolle spielt hierbei der Faktor V (auch: Proakzelerin), welches den Gerinnungsvorgang beschleunigt.
Ursachen
Ein Mensch besitzt jedes Gen in zweifacher Kopie, daher gleicht das normale Gen das Defizit des mutierten Gens aus, man spricht von einem heterozygoten Zustand. Dennoch ist das Risiko an einer Thrombose zu erkranken gegenüber der übrigen Bevölkerung um das 5- bis 10-fache erhöht. Dabei vererbt man das defekte Gen zu 50 % an seine Nachkommen weiter. Liegt ein homozygoter Zustand vor, das heißt, wenn beide Genkopien durch eine Mutation verändert worden sind, ist das Risiko an einer Thrombose zu erkranken bis zum 100-fachen erhöht. Bei einer erworbenen APC-Resistenz kann man häufiger erhöhte Faktor VIII-Konzentrationen erkennen, das Risiko einer Thrombophilie ist auch hier erhöht.
Symptome und Verlauf
Die APC-Resistenz an sich verursacht keine Symptome. Sie selbst gilt auch nicht als Erkrankung, sondern als Risikofaktor zur Entstehung von Thrombosen. Weitere Risikofaktoren sind die Einnahme von oralen Kontrazeptiva, Bewegungsmangel und Zustand nach Operationen. Zu Beschwerden kommt es erst, wenn sich ein Thrombus bildet und so ein Gefäß verschließt, der Blutstrom wird ganz oder nur teilweise blockiert.
Je nach Lokalisation entstehen so starke Schmerzen, Spannungsgefühle, Schwellungen und Verfärbungen der Haut. Dabei sind die Venen der unteren Körperhälfte am häufigsten betroffen, die Bein- und Beckenvenen. Offene Wunden (Ulcera) können hier als Langzeitfolge bestehen (Postthrombotisches Syndrom). Schwerwiegendere Komplikationen ereignen sich, wenn der Thrombus sich von der Gefäßwand löst, mit dem Blutstrom transportiert wird und andere Gefäße verstopft. Dabei werden Thromben am häufigsten in die Lungenarterien verschleppt, eine Lungenembolie ist die Folge, die durch Brustschmerz und Kurzatmigkeit gekennzeichnet ist. Des Weiteren haben Patienten mit einer APC-Resistenz auch ein erhöhtes Risiko an einem Schlaganfall zu erkranken, welches mit Lähmungen, Kopfschmerzen, Sprach- und Schluckbeschwerden einhergeht. Das Risiko eines Herzinfarktes ist ebenfalls um das 4-fache erhöht. Zudem lassen sich vermehrte Spontanaborten bei Frauen beobachten.
Diagnose
Zur Diagnose einer APC-Resistenz dient ein funktioneller Test, welcher darauf beruht, dass einem Testansatz mit dem Plasma des Patienten aktiviertes Protein C zugesetzt wird. Normalerweise sollte sich die Gerinnungszeit verlängern, da APC den Gerinnungsvorgang hemmt. Ist dies jedoch nicht der Fall und die Gerinnungszeit ist normal bis verkürzt, so kann von einer APC-Resistenz ausgegangen werden. Zur weiteren Abklärung ist zusätzlich eine molekulargenetische Untersuchung ratsam. Dabei wird nachgewiesen, welche Punktmutation sich auf dem Faktor-V-Gen befindet. Hierbei wird auch festgestellt, ob es sich um einen heterozygoten oder homozygoten Zustand handelt.
Komplikationen
In der Regel führt die APC-Resistenz zu einer verstärkten Entstehung von Thrombosen. Dabei wird die Entstehung auch durch einen Bewegungsmangel beschleunigt. Die Beschwerden treten allerdings erst dann ein, wenn das Gefäß komplett verschlossen wird und kein direkter Blutfluss mehr möglich ist. Dabei kommt es zu Schwellungen und starken Schmerzen. Die Haut kann sich dabei ebenfalls verfärben. Durch die Schmerzen treten Bewegungseinschränkungen auf, die den Alltag des Patienten erschweren und die Lebensqualität verringern. Nicht selten ist auch die Lunge betroffen, wobei es im schlimmsten Falle zu einer sogenannten Lungenembolie kommen kann.
Der Betroffene kann an einem Schlaganfall leiden oder Beschwerden beim Sprechen und Schlucken aufweisen. Das Risiko für einen Schlaganfall ist dabei stark erhöht. Die Diagnose der APC-Resistenz kann in der Regel schnell und unkompliziert durchgeführt werden, sodass eine frühzeitige Behandlung möglich ist. Die Behandlung der APC-Resistenz erfolgt meistens mit Hilfe von Medikamenten und führt zu einem Erfolg. Nicht selten verfügen die Medikamente über unterschiedliche Nebenwirkungen, sodass es zum Beispiel zu Haarausfall oder zu allergischen Reaktionen kommen kann. In den meisten Fällen können die Medikamente dann ersetzt werden.
Behandlung und Therapie
Da es sich bei der APC-Resistenz um eine genetische Erkrankung handelt, ist eine ursächliche Behandlung oder Therapie per se nicht möglich. Allgemein macht aber eine nachgewiesene APC-Resistenz eine Therapie nicht unbedingt notwendig, da es sich hierbei um einen Risikofaktor handelt und nicht um eine Krankheit. Erst das Auftreten einer Thrombose macht die Erkrankung therapiepflichtig. Bei Operationen und längerer Ruhestellung, sowie einer bekannten APC-Resistenz, ist eine Therapie durch Thromboseprophylaxe sinnvoll.
Zur Thromboseprophylaxe werden sogenannte Antikoagulantien verwendet, welche je nach Risiko und Begleitumständen angepasst wird. Antikoagulantien sind gerinnungshemmende Medikamente. Die am häufigsten verwendeten Antikoagulantien sind Heparin und Phenprocoumon (besser bekannt als Marcumar®). Heparine werden aus tierischem Gewebe vor allem aus der Darmschleimhaut des Schweins gewonnen. Sie werden mehrmals täglich subkutan, also ins Unterhautfettgewebe, gespritzt. Dabei sind sie jedoch nur für eine kurzfristige Therapie geeignet. Die Wirkung besteht darin, dass Heparine die Wirkung eines Proteins (Antithrombin III) aktiviert. Antithrombin III hemmt die Gerinnung, indem es bestimmte Gerinnungsfaktoren inaktiviert. Nebenwirkungen einer Heparintherapie sind unter anderem allergische Reaktionen, Osteoporose, Haarausfall oder Hautabsterben an der Injektionsstelle, sowie die sogenannte Heparin-induzierte Thrombozytopenie, einer Verminderung der Blutplättchen.
Für eine langfristige Therapie ist Phenprocoumon besser geeignet. Phenprocoumon ist ein Gegenspieler des Vitamin K, welches wichtig zur Synthese von Gerinnungsfaktoren ist. Es wird in Tablettenform dargereicht, weswegen man hier von oraler Antikoagulation spricht. Die volle Wirkung einer Marcumar-Therapie wird erst nach ca. einer Woche erreicht. Paradoxerweise kommt es nach ein bis zwei Tagen zunächst zu einem gesteigerten Thromboserisiko durch Marcumar®, weswegen es häufiger mit Heparinen gekoppelt wird, bevor die erwünschte Wirkung erreicht ist. Weitere neuere Antikoagulantien sind beispielsweise Rivaroxaban oder Dabigatran, welche bei Heparinunverträglichkeit häufiger verabreicht werden.
Vorbeugung
Patienten sollten nach einer OP möglichst früh wieder mobilisiert und Bewegungen geübt werden. Mittels genetischer Tests lässt sich die Höhe des Thromboserisikos abschätzen und damit auch die Notwendigkeit einer Thromboseprophylaxe. Beim Kinderwunsch errechnet sich so auch die Wahrscheinlichkeit die APC-Resistenz an die Kinder weiter zu vererben.
Quellen
- Herold, G.: Innere Medizin, Gerd Herold, 1. Auflage, 2013
- Hahn, J.-M.: Checkliste Innere Medizin. Thieme, Stuttgart 2013
- Kindermann, W., et al.: Sportkardiologie. Steinkopff, Darmstadt 2007
- Bieber, C. et al.: Duale Reihe Innere Medizin, Georg Thieme Verlag, 3. Auflage, 2012
- Böhm M, Hallek M, Schmiegel W (Hrsg): Innere Medizin, begr. von Classen M, Diehl V, Kochsiek K, 6. Auflage, München Elsevier Urban & Fischer Verlag 2009
 Dieser Artikel wurde unter Maßgabe der aktuellen medizinischen Fachliteratur und fundierter wissenschaftlicher Quellen verfasst.
Dieser Artikel wurde unter Maßgabe der aktuellen medizinischen Fachliteratur und fundierter wissenschaftlicher Quellen verfasst.Qualitätssicherung durch: Dr. med. Nonnenmacher
Letzte Aktualisierung am: 10. Januar 2023
Sie sind hier: Startseite Krankheiten APC-Resistenz